Laser, 3D-Druck sowie künstliche Intelligenz bilden gemeinsam die Zukunft der modernen Chirurgie. Und diese ist im «Department of Biomedical Engineering» der Universität Basel bereits Realität: Prof. Dr. Philippe Cattin und sein Team arbeiten an innovativen Technologien, welche Operationen präziser, schonender und kosteneffizienter machen. «Fokus» verschaffte sich ein Bild.
Herr Philippe Cattin, Sie leiten das «Department of Biomedical Engineering» an der Universität Basel. Woran forscht und arbeitet man dort?
Das Departement ist Teil der medizinischen Fakultät und beschäftigt Naturwissenschaftlerinnen und -wissenschaftler aus allen Bereichen – von Engineering über Physik bis hin zu Mathematik und Informatik. Unsere Aufgabe besteht darin, unser Know-how einzusetzen, um Medizinerinnen und Medizinern neue Lösungen zu eröffnen. Dementsprechend stehen wir in einem engen Austausch mit den medizinischen Fachpersonen und arbeiten gemeinsam an Projekten, die einen direkten klinischen Bezug aufweisen. Vereinfacht ausgedrückt könnte man sagen: Wir schaffen Dinge, welche Ärztinnen und Ärzte gerne hätten. Derzeit arbeiten wir unter anderem mit einem Professor des Kinderspitals Basel zusammen, um ein Gerät zu entwickeln, welches die Atemluft von Kindern analysiert – und dadurch die Notwendigkeit von Blutproben reduziert. Auch künstliche Intelligenz (KI) ist ein zentrales Thema, denn KI eignet sich hervorragend, um aus medizinischen Bildern und Daten quantitative Informationen zu gewinnen. Ferner gehören auch Projekte aus dem Feld der Chirurgie-Robotik zu unseren Aufgaben.
Das klingt nach einer sinnstiftenden Arbeit.
Das ist es auch, da man den Nutzen der eigenen Arbeit direkt miterlebt. Wir arbeiten sehr nahe an den Menschen. So kann es durchaus vorkommen, dass wir bei einer OP zugegen sind, um nachvollziehen zu können, welche Verbesserungen eine Chirurgin oder ein Chirurg wünscht.
Ein aktuelles Projekt, an dem Sie arbeiten, heisst «Miracle II». Worum geht es dabei?
Wir erforschen, wie man mithilfe von Laser Knochen schneiden kann. Denn die Vorzüge des Laserschnitts sind vielfältig: So verläuft etwa die Knochenheilung nach dem Eingriff schneller und die Schnittgeometrie ist variantenreicher, was neue Anwendungsmöglichkeiten eröffnet. Die erste Spin-off-Firma unseres Departements hat dazu einen grossen Roboter entwickelt, der von aussen Knochen mit Laser schneidet. 2014 haben wir von der Werner-Siemens-Stiftung erstmals Forschungsgelder erhalten, um bereits an der nächsten Generation, einem miniaturisierten Laserroboter, zu forschen. Bis heute hat uns die Stiftung grosszügig mit 27,2 Millionen Franken unterstützt. Im Rahmen des Miracle-Projektes entwickeln wir nicht nur die Laser- und Roboter-Technologie, sondern erforschen auch, wie man den Knochen nach dem Eingriff optimal versorgt. Eine andere Forschungsgruppe des Projekts geht darum der Frage nach, wie sich entfernte Knochen ersetzen lassen. Daraus haben wir die Möglichkeit entwickelt, Schädelimplantate mit einem speziellen 3D-Drucker zu printen.
Sie können Schädelimplantate drucken?
Genau. Das Verfahren markiert ein Teilziel auf unserem Weg zum Mini-Laserschnittroboter. Doch da wir sämtliche Entwicklungen, die einen Mehrwert bringen, möglichst schnell zu den Patientinnen und Patienten bringen möchten, verfolgen wir den 3D-Implantat-Druck ebenfalls weiter.
Worin liegt der Vorteil von 3D-Druck gegenüber den bisherigen Verfahren?
Das Drucken bietet mehrere Vorzüge. Ein wesentlicher betrifft die Kosten: Bisher fräste man die Implantatplatten, die man nach einer OP im Schädel des Patienten einsetzte, aus einem spezifischen Kunststoff – und dieses Material ist äusserst teuer. Einer der vier Gruppenleiter von «Miracle II», Prof. Dr. Florian Thieringer, fragte sich daher, ob 3D-Druck nicht ressourcenschonender und damit günstiger wäre. Daher haben wir den Auftrag erhalten, das Potenzial dieser Idee zu erforschen. Daraus ist mittlerweile das Spin-off «Poc App» hervorgegangen, welches diesen Ansatz vorantreibt. In der Schweiz tragen über 20 Patientinnen und Patienten ein gedrucktes Schädel-Implantat, europaweit sind es sogar mehr als 50.
Wie funktioniert das Verfahren im Detail?
Nehmen wir an, eine Person erleidet einen Hirnschlag. Dabei platzen Blutgefässe auf, weswegen man den Schädel öffnen muss, um das Blutgefäss zu behandeln und den Druck zu lindern. Anschliessend wird die Wunde mit dem zuvor entfernten Schädelknochen wieder verschlossen. Doch manchmal wächst der Schädelknochen nicht mehr wie geplant an. In solchen Fällen kommt nun ein 3D-gedrucktes PEEK-Implantat (Polyether Ether Ketone) zum Zug: Dieses besteht aus einem Hochleistungsplastik, der biokompatibel ist und der sich dank unseres Tools exakt auf den Schädel der betroffenen Personen massschneidern lässt. Die Planung des Ganzen erfolgt in Virtual Reality (VR) – ein Feld, in dem wir weltweit führend sind. Zurzeit integrieren wir auch eine inhouse entwickelte automatische Berechnung des Implantates mittels KI.
Welche Vorteile bieten VR und KI?
Die behandelnde medizinische Fachperson und der Ingenieur können sich im virtuellen Raum besser austauschen, weil sie gemeinsam ein dreidimensionales Abbild des Patientenschädels betrachten können. Dieses Modell lässt sich in Echtzeit bearbeiten – und mit KI kann anschliessend die benötigte Kunststoffplatte erstellt werden. Das ist nicht nur hochpräzise, sondern geht auch deutlich schneller als der bisherige Weg: Bis anhin musste ein CAD-Spezialist das Schädelimplantat zeichnen. In meiner Forschungsgruppe haben wir den KI-Algorithmus entwickelt, der dies nun automatisch umsetzt. Ein Prozess, der früher je nach Komplexität zwei Tage in Anspruch nahm, dauert heute noch rund fünf Minuten.
Wie funktioniert Ihre KI-Software genau?
Vereinfacht gesagt ist es der gleiche Prozess, wie wenn man mit Photoshop einen Gegenstand oder eine Person aus einem Bild wegretuschiert. Die Photoshop-KI füllt die leere Stelle aus, indem sie den Hintergrund des Bildes analysiert und diesen passend ergänzt. Solche «Diffusionsmodelle» existieren seit rund fünf Jahren. Sie sind spitze darin, aus Beobachtungen neue Daten zu erstellen, und lernen, anhand von bestehenden Bildern neue zu erschaffen. Unsere Anwendung macht im Grunde das Gleiche.
Und mit welchen Informationen «füttern» Sie den Algorithmus, damit dieser die Lücke im Patientenschädel korrekt auffüllen kann?
Hierfür verwenden wir Bilder, die mit einem Computertomografen angefertigt wurden. Alles Weitere geschieht, wie erklärt, in Virtual Reality. Das ist ein echter Gamechanger, da wir künftig in diesem medizinischen Feld «alles aus einer Hand» im Unispital Basel erbringen können. Dadurch lassen sich Prozesse schneller und günstiger gestalten, was das Gesundheitswesen entlastet. Wir werden unser Verfahren auch im Schweizer Haus an der Weltausstellung in Japan vorstellen. Und da in Europa gleichzeitig die Frauenfussball-EM stattfindet, ist eine Liveschaltung ins Public Viewing auf dem Basler Barfüsserplatz vorgesehen. Ein Arzt aus Osaka wird dann Fussballverletzungsfälle mit einem Sportarzt in Basel besprechen. Auf diese Weise zeigen wir der breiten Öffentlichkeit, was die moderne Medizin dank Innovation und Digitalisierung heute vermag.
Wie sehen Sie die Zukunft des 3D-Drucks in der Medizin?
Die Anzahl der Anwendungen wird meines Erachtens wachsen und man wird PEEK-Implantate künftig auch für den Einsatz an Händen oder Beinen nutzen können. Ein weiterer Gamechanger wird mit dem Titandruck on-site im Spital folgen. Derzeit schaffen wir einen Titan-Drucker an, der uns ganz neue Möglichkeiten eröffnet, um vor Ort patientenspezifische Implantate herzustellen – natürlich ebenfalls im Zusammenspiel mit KI und Virtual Reality.


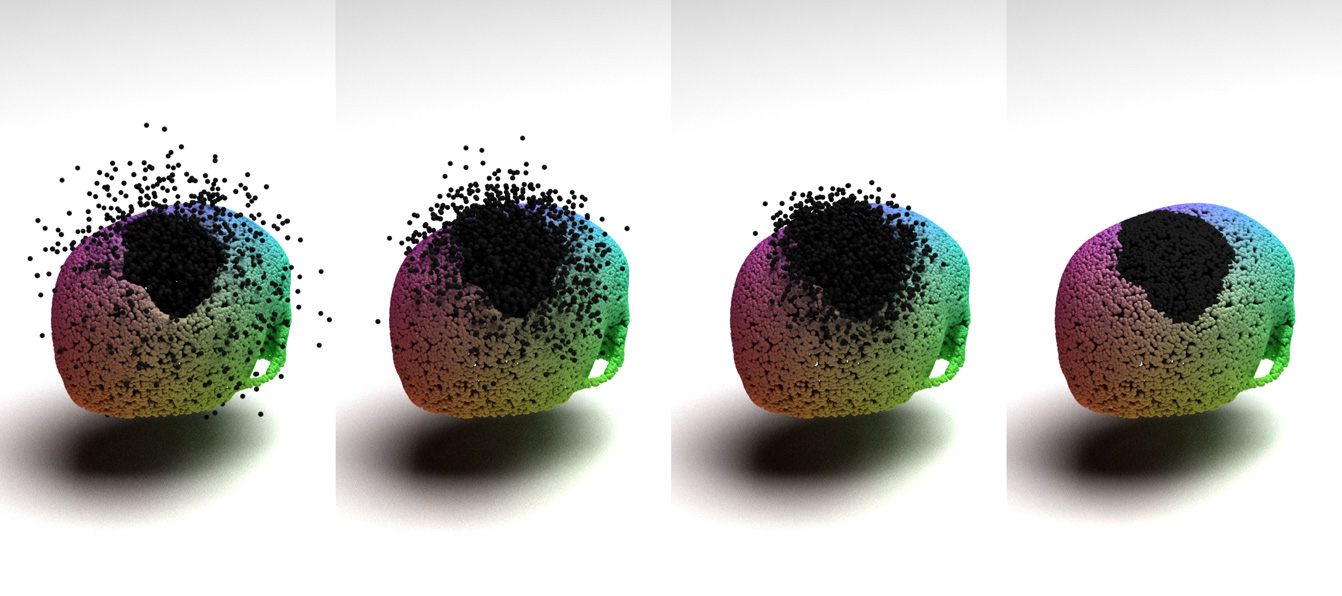

Schreibe einen Kommentar